32% der peripheren intravenösen Katheter und 36% der zentralvenösen Katheter (ZVK) erleiden Okklusionen, was zu Verzögerungen in der Behandlung, erhöhtem Infektionsrisiko, Katheterversagen und folglich zum Austausch des Katheters führt.
Eine angemessene Pflege und Desinfektion der intravenösen Zugänge, insbesondere des nadelfreien Konnektors, wird helfen, diese Probleme zu reduzieren.
WAS WIRD IN DIESEM ARTIKEL BEHANDELT?
- Welche Arten von nadelfreien Konnektoren gibt es?
- Wie kann man eine Infektion vermeiden?
- Was sagen die Richtlinien zum nadelfreien Konnektor?
- Desinfektion und Pflege nadelfreier Konnektoren
- Desinfektionskappen
- Aktive vs. Passive Wirkung von Desinfektionsmitteln
- Trocknungszeit
- Pulsierende Spülung (Push-Pause-Technik)
- „Clamping“ mit Spülvolumina
- Wechselintervalle
Möchten Sie mehr über die Pflege und Desinfektion von nadelfreien Konnektoren erfahren? Bleiben Sie auf dieser Seite und lesen Sie den vollständigen Artikel.
Das größte Risiko einer Katheterkontamination nach der Platzierung entsteht am „Zugangskonnektor“ und liegt bei einer Rate von 33–45 %. Mithilfe eines geeigneten Desinfektionsverfahrens kann dieses Risiko auf 10 % reduziert werden.1
Welche Arten von nadelfreien Konnektoren gibt es?
Nadelfreie Konnektoren (NFK) sind Medizinprodukte, die mithilfe eines Luer-Lock-Mechanismus auf den Katheterhub aufgeschraubt werden. Sie dienen als Zugang für die Verabreichung von Infusionen oder die Entnahme von Flüssigkeiten. Nadelfreie Konnektoren lassen sich anhand der folgenden Kriterien klassifizieren:
- Interner Mechanismus: Mechanisches Ventil oder Split Septum.
- Spülvolumen Positiv, Negativ, Neutral oder Anti Reflux.
Wie kann man eine Infektion vermeiden?
32% der peripheren intravenösen Katheter und 36% der zentralvenösen Katheter (ZVK) erleiden Okklusionen, was zu Verzögerungen in der Behandlung, erhöhtem Infektionsrisiko, Katheterversagen und folglich zum Austausch des Katheters führt.4
Nadelfreie Konnektoren sind Medizinprodukte, die wesentlich zur Reduzierung von Komplikationen beigetragen haben. Dennoch sind sie nicht risikofrei und erfordern eine sorgfältige Pflege, wie die Infusion Nurses Society (INS) in ihren Richtlinien zur Infusionstherapie betont:
„Potenzielle intraluminale mikrobiologische Kontaminationsstellen, die eine strikte Einhaltung von Infektionspräventionsmaßnahmen erfordern.“
Durch eine sorgfältige Auswahl des geeigneten nadelfreien Konnektors und eine konsequente Pflege des Zugangs lässt sich das Infektionsrisiko erheblich minimieren.
Was sagen die Richtlinien zum Typ des nadelfreien Konnektors?
Verschiedene Richtlinien, darunter das Projekt Phlebitis Zero und Empfehlungen der CDC, geben Hinweise zur Auswahl von Konnektoren, um Infektionen vorzubeugen. Zu den empfohlenen Eigenschaften zählen:
- Gerader Flusskanal: Ermöglicht einen laminaren und ungehinderten Flüssigkeitsfluss.2
- Verzicht auf interne Mechanismen: Reduziert potenzielle Kontaminationsrisiken.2
- Keine Spülschatten: Verhindert die Ansammlung von Blutresten, Keimen oder Ablagerungen.2
- Glatte Zugangsmembran: Ermöglicht eine einfache und effektive Desinfektion.2
- Split-Septum-Design: Wird mechanischen Ventilen vorgezogen, da diese ein höheres Infektionsrisiko aufweisen.3
Desinfektion und Pflege nadelfreier Konnektoren
Vor jedem Zugang sollte die Oberfläche des Konnektors mit geeigneten Desinfektionsmitteln wie 70 % Isopropylalkohol, Povidon-Jod oder einer alkoholischen Lösung mit mindestens 0,5 % Chlorhexidin gereinigt werden.9
Die empfohlene Dauer der Reinigung variiert je nach Konnektordesign und Grad der Kontamination8,9:
- Laut den EPIC3-Richtlinien (2014) und der INS-Empfehlung (2016) beträgt die Reinigungsdauer mindestens 15 Sekunden.
- Neuere Studien empfehlen jedoch eine verlängerte Reinigungsdauer von 30 Sekunden.
Desinfektionskappen
Desinfektionskappen stellen eine zusätzliche Maßnahme zur Infektionsprävention dar. Sie enthalten eine Desinfektionslösung und dienen als physische Barriere, die den Konnektor vor Kontamination schützt. Um eine wirksame Desinfektion zu gewährleisten, sollten diese Kappen gemäß Herstellerangaben für 1 bis 3 Minuten auf dem Konnektor verbleiben.9
Durch die Kombination aus sorgfältiger Desinfektion und Auswahl eines geeigneten Konnektors kann das Infektionsrisiko signifikant gesenkt werden.
Aktive vs. Passive Wirkung von Desinfektionsmitteln
Die Wirkung eines Desinfektionsmittels kann aktiv oder passiv sein:
- Aktive Wirkung: Hier wird das Desinfektionsmittel durch manuelle Anwendung wie Wischen oder Sprühen direkt eingesetzt. Der Erfolg hängt von der korrekten Durchführung durch den Benutzer ab.
- Passive Wirkung: Das Desinfektionsmittel ist in ein Produkt integriert, das Keime automatisch bekämpft, z. B. in Desinfektionskappen. Die Wirksamkeit erfordert keine direkte Aktion, sondern hängt von der richtigen Nutzung und Einwirkzeit ab.
Beide Methoden haben ihre Vorzüge: Aktive Desinfektion bietet Flexibilität, während passive Lösungen fehleranfälligere Schritte minimieren und kontinuierlichen Schutz gewährleisten.

Trocknungszeit
Die Trocknungszeit nach der Reinigung eines NFK hängt von der Methode und den verwendeten Desinfektionsmitteln ab:
- Bei Verwendung von Mullkompressen: Die Menge des Alkohols oder Chlorhexidins variiert je nach Bediener, was zu unterschiedlichen Trocknungszeiten führt9:
- Alkoholische Lösungen: bis zu 1 Minute.
- Wässrige Lösungen: mehr als 2 Minuten.
- Bei Desinfektionstüchern: Die Trocknungszeit sollte den Herstellerangaben folgen, beträgt jedoch im Allgemeinen 15–30 Sekunden. 9
- Passive Desinfektionskappen: Die Desinfektionszeit variiert je nach Hersteller. Während anfangs mindestens 3 Minuten erforderlich waren, geben viele aktuelle Hersteller an, dass 60 Sekunden ausreichen9 (z. B. Solventum CUROS™).
Pulsierende Spülung (Push-Pause-Technik) 9
Die Spülung eines Katheters entfernt Rückstände und verhindert Verstopfungen:
- Technik:
- Die Push-Pause-Push-Technik wird mit gleichmäßigen Intervallen von etwa 0,4 Sekunden durchgeführt.
- Eine konstante Kraft sorgt für eine effektive Spülung.
- Empfohlenes Spülvolumen:
- 10 ml Kochsalzlösung: Für die Verabreichung von Lösungen oder Medikamenten.
- 20 ml Kochsalzlösung: Nach der Verabreichung von Blutprodukten, Kontrastmitteln, parenteraler Ernährung oder viskosen Lösungen.
- Patientenbedingte Anpassungen: Besonders bei empfindlichen Patienten (z. B. pädiatrischen, nephrologischen oder kardiologischen) sollte das Volumen an die individuellen Bedürfnisse angepasst werden.
- Weitere gute Praktiken:
- Vor und nach der Medikamentenverabreichung die Leitung spülen.
- Bei nicht genutztem Katheter muss dieser geblockt werden.
- Sicherstellen, dass eine No-Touch-Technik (ANTT) angewendet wird. Bei Unsicherheiten sterile Techniken verwenden.
„Clamping“ und Spülvolumina
Das Clamping (Clamp = Klemme; Verwendung der Klemme am Lumen) richtet sich nach dem Typ des nadelfreien Konnektors:

Negatives Spülvolumen
Nadelfreie Konnektoren mit negativem Spülvolumen zeigen einen Rückfluss von Blut in das Lumen des Katheters beim Dekonnektieren der Spritze. Daher muss vor dem Dekonnektieren mit Hilfe der am Katheter befindlichen Klemme das Lumen verschlossen werden
Positives Spülvolumen
Nadelfreie Konnektoren mit positivem Spülvolumen halten eine kleine Menge Flüssigkeit im Lumen zurück; beim Dekonnektieren der Spritze wird diese Flüssigkeit zum Patienten hin verschoben und spült den Katheter. Daher muss nach dem Dekonnektieren mit Hilfe der am Katheter befindlichen Klemme das Lumen verschlossen werden
Neutrales Spülvolumen

Bei nadelfreien Konnektoren mit neutralem Spülvolumen öffnet sich der Flusskanal bei Konnektion mit einer Spritze, dabei “teilt sich die innenliegende Membran (Split-Septum-Technologie). Bei Dekonnektion drückt die Feder die Membran in ihre ursprüngliche Position zurück. Die Membran schließt bündig mit dem Gehäuse ab
Der interne Mechanismus verhindert den Rückfluss beim Konnektieren oder Dekonnektieren.6 Dies reduziert sowohl das Risiko einer Okklusion als auch einer Infektion.
Kein spezifisches Clamping erforderlich, da minimaler Rückfluss.
Nichtsdestotrotz haben alle Konnektoren mit neutralem Spülvolumen einen minimalen Rückfluss von Blut. Allerdings sind sie nicht alle gleich. Je nach Marke variiert die Rückflussrate zwischen 0,12 (±0,15) mm³ und bis zu 33,51 (±11,50) mm³.7
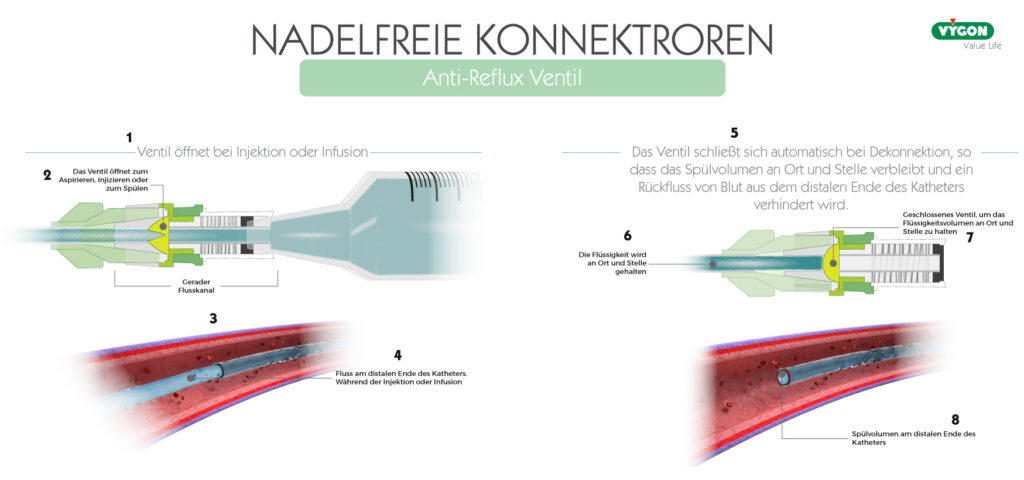
Antireflux-Ventile
Antireflux-Ventile sind neutrale NFK, die zusätzlich mit einem Antireflux-Ventil ausgestattet sind.
Es handelt sich um ein bidirektionales Flüssigkeitskontrollventil, das geschlossen bleibt, bis die Infusions- oder Extraktionskraft einen bestimmten Druck erreicht. Sobald der Infusions- oder Extraktionsdruck abnimmt, schließt sich das Ventil wieder.
Das Antireflux-Ventil ist das einzige, das einen internen Mechanismus hat, um das Eindringen von Blut in den Katheter unter allen Umständen verhindert. Daher ist kein Clamping erforderlich, wodurch das Risiko eines Leitungsbruchs limitiert wird.
Wechselintervalle
Gemäß den Empfehlungen der CDC (2011 und 2017)12:
- Kontinuierliche Infusionssysteme: Wechsel alle 96 Stunden, mindestens alle 7 Tage.
- Blut- oder Fettemulsionen: Wechsel innerhalb von 24 Stunden.
- Propofol-Infusionen: Wechsel alle 6–12 Stunden, abhängig vom Hersteller.

Darüber hinaus sollte der Wechsel sofort erfolgen, wenn9:
- Blut oder Rückstände vorhanden sind.
- Vor der Entnahme einer Blutkulturprobe aus dem DAV.
- Bei Verdacht auf Kontamination.
- Richtlinien, Verfahren und/oder praktische Leitlinien der Organisation dies vorsehen.
- Es in der Gebrauchsanweisung angegeben ist.
Je nach Hersteller kann die Dauer variieren, daher ist es wichtig, die Gebrauchsanleitung zu lesen und die festgelegte Zeit nicht zu überschreiten. Im Allgemeinen sollten nadelfreie Konnektoren und Verlängerungen jedoch mit der gleichen Häufigkeit wie das Verabreichungssystem gewechselt werden, d.h. alle 4 bis 7 Tage.9
Diese Empfehlungen gelten sowohl für unabhängige nadelfreie Konnektoren als auch für solche, die in doppelten oder dreifachen Verlängerungen eingebaut sind, da eine ordnungsgemäße Wartung und Pflege des nadelfreien Konnektors die Durchlässigkeit der Leitung aufrechterhält und die Wahrscheinlichkeit einer Infektion oder Okklusion verringert.
Bibliographie
- Moureau, N. L., & Flynn, J. (2015). Disinfection of Needleless Connector Hubs: Clinical Evidence Systematic Review. Nursing Research and Practice. https://doi.org/10.1155/2015/796762
- O’Grady, N. P., Alexander, M., Burns, L. A., Dellinger, E. P., Garland, J., Heard, S. O., Lipsett, P. A., Masur, H., Mermel, L. A., Pearson, M. L., Raad, I. I., Randolph, A. G., Rupp, M. E., Saint, S., & Healthcare Infection Control Practices Advisory Committee (HICPAC) (2011). Guidelines for the Prevention of Intravascular Catheter-related Infections. Centers for Disease Control and Prevention (CDC) https://www.cdc.gov/infectioncontrol/pdf/guidelines/bsi-guidelines-H.pdf
- Intravascular Quarterly, IQ, Asociación para el Acceso Vascular. (2021, 19 febrero). Needleless Connectors: New Standards, Still Confusing. Issuu. https://issuu.com/avainfo/docs/iq_-_february_2021-final/s/11760015
- Infusion Therapy Standards of Practice. (2016). Journal of Infusion Nursing the Official Publication of the Infusion Nurses Society. https://source.yiboshi.com/20170417/1492425631944540325.pdf
- Gibson, S. M., & Primeaux, J. (2020). Do Needleless Connector Manufacturer Claims on Bidirectional Flow and Reflux Equate to In Vitro Quantification of Fluid Movement? Journal of the Association for Vascular Access, 25(4). https://doi.org/10.2309/java-d-20-00031
- Elli, S., Abbruzzese, C., Cannizzo, L., & Lucchini, A. (2016). In Vitro Evaluation of Fluid Reflux after Flushing Different Types of Needleless Connectors. The Journal of Vascular Access. https://doi.org/10.5301/jva.5000583
- Moureau, N. L. (2019). Vessel Health and Preservation: The Right Approach for Vascular Access. Springer Publishing.
- Webinar: Antonio Verdúo -Tipos de válvulas de seguridad y cuándo utilizar cada una de ellas. https://youtu.be/JBc6yM6FGuY
- Carrillo García, F. (2020, 12 mayo). ¿Cómo evitar la oclusión del catéter? Entrevista a Victoria Armenteros. Campus Vygon. https://campusvygon.com/es/oclusion-victoria-armenteros/
- Consejería De Salud De La Región de Murcia. (Incluido en el banco de preguntas en 2020). Reemplazo de sistemas de infusión y dispositivos complementarios de cateterismos intravasculares centrales para prevenir infecciones. Murcia Salud. https://www.murciasalud.es/preevid/23697
- Consejería De Salud De La Región de Murcia. (Incluido en el banco de preguntas en 2009). ¿La desinfección de los bioconectores es mejor con alcohol de 70º o con solución de clorhexidina? https://www.murciasalud.es/preevid/13756#
- Engelhart, S., Exner, M., & Simon, A. (2015). In vitro study on the disinfectability of two split-septum needle-free connection devices using different disinfection procedures. GMS hygiene and infection control, 10, Doc17. https://doi.org/10.3205/dgkh000260
- Hallam, C. (2019). Right Hub Disinfection for Compliance. Vessel Health and Preservation: The Right Approach for Vascular Access. https://doi.org/10.1007/978-3-030-03149-7_18


0 Kommentare