Die Schmerzbehandlung bei pädiatrischen Patienten stellt einzigartige Herausforderungen dar, die spezielle Ansätze erfordern. Anatomische Besonderheiten und ihre Reaktion auf bestimmte Medikamente und Behandlungen beeinflussen die Planung und Durchführung des chirurgischen Eingriffs.
Die Entwicklung der pädiatrischen Regionalanästhesie (PRA) wurde in den letzten Jahren durch die Notwendigkeit der Anpassung an diesen speziellen Patienten vorangetrieben.
Was müssen wir über diese besonders gefährdeten Gruppen wissen?
Was können wir tun, um Komplikationen bei dieser Technik zu verringern?
Besondere Merkmale der pädiatrischen Regionalanästhesie
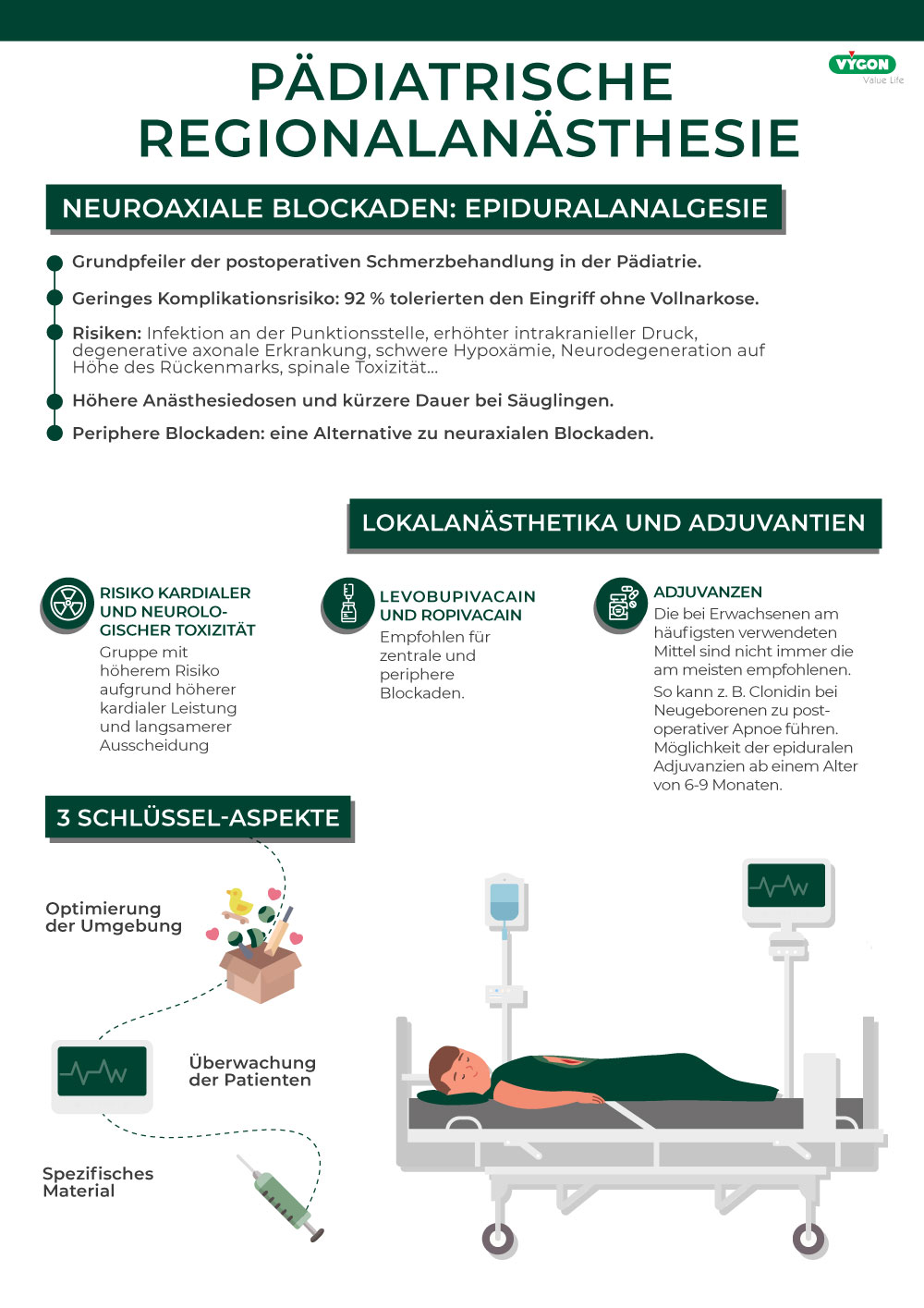
Bei Blockaden des zentralen Nervensystems ist die Epiduralanalgesie eine der wichtigsten Säulen der postoperativen Schmerzbehandlung bei Kindern.
Ihr geringes Komplikationsrisiko (1:10.000 bei Epiduralanästhesien und 0,2:10.000 bei Kaudalanästhesien) macht sie zu einem Referenzverfahren. In einer Studie mit 1211 Patienten wurde ihre Wirksamkeit untersucht: 92 % der Patienten tolerierten das Verfahren, ohne dass eine Allgemeinanästhesie erforderlich war.
Die Epiduralanalgesie oder -anästhesie ist jedoch nicht ohne Risiken. Bei pädiatrischen und neonatalen Patienten sind die häufigsten Gefahren folgende:
- Infektion an der Punktionsstelle
- Erhöhter intrakranieller Druck
- Degenerative axonale Erkrankung
- Schwere Hypoxämie
- Neurodegeneration auf der Ebene des Rückenmarks (potenzielles Risiko durch Anästhetika)
- Spinale Toxizität
Darüber hinaus hat die Notwendigkeit höherer Narkosedosen und kürzerer Narkosedauern bei Säuglingen den Bedarf an Alternativen deutlich gemacht.
Periphere Blockaden sind eine weitere Option mit geringeren Risiken für Nebenwirkungen als neuroaxiale Blockaden und ähnlicher Schmerzlinderung.
Zwar können alle peripheren Blockaden, die bei Erwachsenen durchgeführt werden, auch bei Kindern angewendet werden, jedoch gibt es Besonderheiten bei ihrer Anwendung, wie zum Beispiel die Tatsache, dass traumatisierte Kinder als „nicht nüchterne“ Patienten betrachtet werden.
Diese medizinische Annahme wird getroffen, um die Sicherheit des Kindes zu gewährleisten. Wenn ein Kind als „nicht nüchtern“ betrachtet wird, bedeutet dies, dass zusätzliche Vorsichtsmaßnahmen getroffen werden, um das Risiko von Komplikationen zu minimieren.
Lokalanästhetika und Adjuvantien
Kardiale und neurologische Toxizität wird mit überhöhten Konzentrationen sowohl bei Säuglingen als auch bei Neugeborenen in Verbindung gebracht. Es gibt eine Reihe von Faktoren, die diese ohnehin schon anfällige Gruppe für die Toxizität von Lokalanästhetika noch anfälliger machen: eine höhere kardiale Leistung oder eine langsamere Ausscheidung aus dem Körper sind einige davon.
Die Verwendung von Anästhetika wie Levobupivacain und Ropivacain wird sowohl für zentrale als auch für periphere Blockaden empfohlen, da sie eine angemessene sensorische Blockade bieten und gleichzeitig das Risiko für die Beeinträchtigung der kardialen Fasern (Herzfasern) verringern.
Bei der Auswahl der Adjuvantien ist zu bedenken, dass die am häufigsten verwendeten Adjuvantien, wie Epinephrin oder Clonidin, bei Kindern und Neugeborenen nicht immer die am besten geeigneten sind. Beispielsweise kann Clonidin bei Neugeborenen zu postoperativer Apnoe führen.
Opioide können ab einem Alter von 6-9 Monaten als epidurale Adjuvanzien verwendet werden, um die Dauer der anästhetischen Wirkung auf bis zu 24 Stunden zu verlängern.
Warum sollte man sich für eine pädiatrische Regionalanästhesie entscheiden?
Die Besonderheiten der kleinen Patienten müssen genau untersucht und bewertet werden, da sie auf ein und dasselbe Verfahren oder Medikament unterschiedlich reagieren.
Das Risiko eines postoperativen Atemstillstands bei Neugeborenen, wenn eine Allgemeinanästhesie durchgeführt wird; das sich entwickelnde Gehirn des pädiatrischen Patienten, das ihn empfänglicher für Inhalationsanästhetika macht, oder eine ausgezeichnete hämodynamische Stabilität aufgrund der unvollständigen sympathischen Innervation des Kindes unter 8 Jahren sind einige Beispiele für die Besonderheiten, die der Fachmann berücksichtigen muss.
Die Optimierung des Umfelds, die Überwachung des Patienten und das Vorhandensein von spezifischem Material sind Schlüsselaspekte, um eine positive Krankenhauserfahrung mit den bestmöglichen Ergebnissen zu erzielen.
In der folgenden Infografik werden die wichtigsten Punkte zum Thema Schmerzen bei pädiatrischen Patienten unter Regionalanästhesie zusammengefasst:


0 Kommentare